眼疾患に広く対応しつつ、独自の先進的な研究にも意欲を燃やす眼科学教室。特に角膜創傷治癒における透明治癒への挑戦や白内障手術の水疱性角膜症の防止では目覚ましい研究成果を挙げています。患者さんのQOL向上に深く関われることが一番のやりがいです。
先進的な研究で確かな実績
眼科は視覚というQOLに最も大切な機能に関与する分野です。国内でも長い歴史を誇る当研究室では特定の分野に特化することはせず、様々な疾患に対応できる臨床体制を目指して、角膜、白内障、緑内障、網膜、眼炎症疾患など幅広く対応する体制を整えています。研究に関しても様々な研究が展開されていますが、ここでは自分が関わったものについて述べます。
角膜については角膜創傷治癒に関した研究に取り組んでいます。角膜創傷治癒においては透明治癒が理想ですが、しばしば瘢痕・混濁が残ります。そこで期待されているのが、糖尿病薬や高脂血症薬に使われるPPAR(proliferator–activated receptor=ペルオキシソーム増殖活性化受容体)の抗炎症作用、抗瘢痕形成作用です。この研究については当研究室が世界で最も進んでいるのではないかと自負しています。
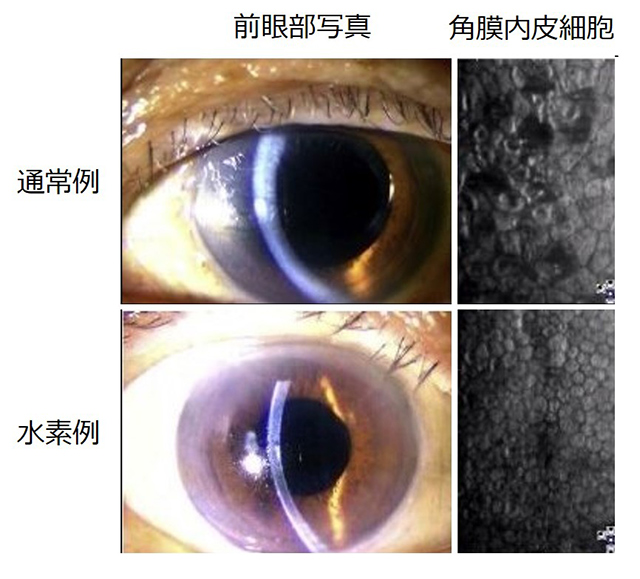
また白内障手術後に後遺症として角膜の浮腫が見られることは日常茶飯事です。原因は角膜の内面を覆っている角膜内皮細胞の障害です。ほとんどは一過性ですが、中には不可逆的な角膜浮腫による視力低下に至ることがあり(水疱性角膜症)、その場合治療は角膜移植しかありません。実は日本での角膜移植手術の適応第一位がこの白内障手術とされており、白内障手術を行った医者が水疱性角膜症をつくりだしているとも言えるでしょう。当研究室では、白内障手術の際に角膜内皮障害を引き起こす理由の一つがフリーラジカルであることを突き止めました。一方、本学の旧・老人病研究所(現・先端医学研究所)の太田教授グループが水素に抗フリーラジカル効果があることを報告され水素医学の扉を開かれましたが、我々は白内障手術においてもフリーラジカルを抑える上で水素が有効であることを証明したのです。水素ガスを溶け込ませた眼内灌流液を白内障手術の際に用いることで術後の角膜浮腫を抑制することが明らかになりました。このアイディアは既に特許を取得しています。(図1関連)
他にも教室所属の研究者により、角膜移植免疫、眼内炎症性疾患の臨床研究、眼科疾患に対する遺伝子治療、白内障手術における多焦点眼内レンズの臨床研究など、様々な研究が展開されています。
自ら学び行動する姿勢を尊重する
「見えない」ということは人間にとって大変な苦痛です。そんな患者さんの手術が成功して「見えます」と喜んでくださる、ドラマのような出来事が毎日起きるのが眼科です。視覚を再び取り戻したことで患者さんの人生はまるで違うものになっていくのですから、その瞬間に立ち会えることが眼科医としての最大のやりがいです。一方、結果がすぐに分かる手応えは、責任の重さの表れでもあります。
私が大切にしているのは、眼科学を学ぶ人たちには楽しく有意義な研究生活を送っていただきたいということです。自分で考え、自分で動く姿勢を尊重し、主体性を大切にしています。そのため当教室には学ぶことに対して自覚的な人材が多く集まっていると感じます。
若く有能で、やる気のある人材が多数学んでおり、彼らには次代を担う指導者として大きな期待を寄せています。(図2関連)

プロフィール
髙橋 浩 大学院教授(眼科学分野)
日本医科大学 共同研究施設 臨床系研究室 室長
| 1983年 | 日本医科大学卒業、同大麻酔科に入局 |
| 1990年 | 日本医科大学 眼科助手 |
| 1994年 | 米国ハーバード大学Schepens眼研究所に留学 |
| 1996年 | 日本医科大学 講師 |
| 2000年 | 日本医科大学 助教授 |
| 2004年 | 現職 |
| 2019年 | 日本眼科手術学会理事長 |






