下部消化管(結腸、直腸)
近年、日本の大腸がん患者は増加傾向にあり、罹患数(大腸がんと診断された患者数)は、男性で前立腺がん、胃がんについで多く、女性では乳がんに次いで2番目に多くみられています。また、がんによる死亡者数は、男性で肺がんについで多く、女性では大腸がんによる死亡者数が最も多くなっています。
当院は厚労省に指定された地域がん診療連携拠点病院として、地域における質の高いがん診療を提供する責務を担っており、私たち日本医大千葉北総病院消化器外科 下部消化管グループでは、大腸がんの診療に注力し、あらゆるタイプの大腸がんに対するより専門的なアプローチと低侵襲手術、すなわち体に優しい外科治療の提供を心掛けています。
大腸がん手術においては、がん病巣の切除だけではなく、周囲の所属リンパ節の郭清も行って癌を根こそぎ取り除く、いわゆる根治的切除をすることで治療成績が向上します。私たちは、がんの根治性を損なわずに、術後のQOL(quality of life、生活の質)に配慮した低侵襲手術を重視しており、小さな傷、創痛の軽減。腹壁破壊を減らし、運動機能を保持、最小限の出血、そして、可能な限り神経や血管を温存した、臓器機能の保持に努めています。そのため、手術は開腹ではなく腹腔鏡下手術を原則としており、2021年からはロボット手術を導入し、積極的に活用することで、より精密な低侵襲手術を行っています。また、がんに対する集学的治療の一環として、内視鏡的治療(消化器内科)、放射線療法(放射線科と併診)および化学療法(抗がん剤治療)にも力を入れており、原発、再発を問わず、全てのステージにおける大腸癌がんに対して、個別性を重視したきめ細やかな治療を提供しています。
なお、私たち下部消化管グループでは、大腸がんに対する低侵襲外科治療のみならず、大腸憩室症、炎症性腸疾患(潰瘍性大腸炎、クローン病)、ストーマトラブル(脱出、ヘルニア)、肛門疾患(痔核、痔瘻、裂肛、直腸脱)などのさまざまな良性疾患に対する外科治療も行っており、大腸から肛門に至るあらゆる疾患に対応していますので、どうぞお気軽にご相談下さい。
下部消化管チームは、松本智司講師を中心に、南村圭亮講師、上田康二助教、宮坂俊光助教と専修医にて下部消化管手術を担当しています。
我々下部消化管チームの特色は、当科でも最も多く腹腔鏡手術ならびにロボット支援下手術の低侵襲手術を行っていることです。大腸に関連する手術は、年間に約200症例行っていますが、原発性大腸がんに対する初回手術件数の年次推移を図に示します(図1)。当科における2024年度のロボット・腹腔鏡手術件数は計160件(全手術における鏡視下手術率は87.0%)で、ロボット支援下手術は2021年度に導入して以来2024年12月までで201件となりました(図1)。ロボット支援下手術はより高性能な医療機器であるため、専門的技術を取得した臨床工学技士(ME)や看護師、麻酔医と外科医がチームとなり低侵襲ロボット手術センターを開設し、日々安全な手術を心がけています。またいずれの手術においても患者様が心身ともに手術を円滑に終えられるよう、周術期センターでのサポートを行っています。
手術治療だけでなく、がんの根治性や患者様の生活の質(QOL)を保つための取り組みに関しても積極的に行っています。術前後の放射線化学療法などの集学的治療を活用し進行がんでもより根治性を高めることや、排便や肛門機能などの温存にも努めています。がんの再発により化学や放射線療法が必要な患者様に対しても、担当医師と化学療法認定看護師ならびに薬剤師が介入し、副作用対策に努めより患者様のQOLを保ちながら日常と治療を両立し継続できることを目指しています。がんによる疼痛や精神的ケアに対しては緩和ケアチームとの緩和医療、ストーマ(人工肛門)造設を行った方への皮膚・排泄ケア(WOC)認定看護師との支援など、多職種による切れ目のない支援を心がけています。
大腸に関わる治療に関してご相談がありましたら、お気軽に問い合わせいただければと思います。

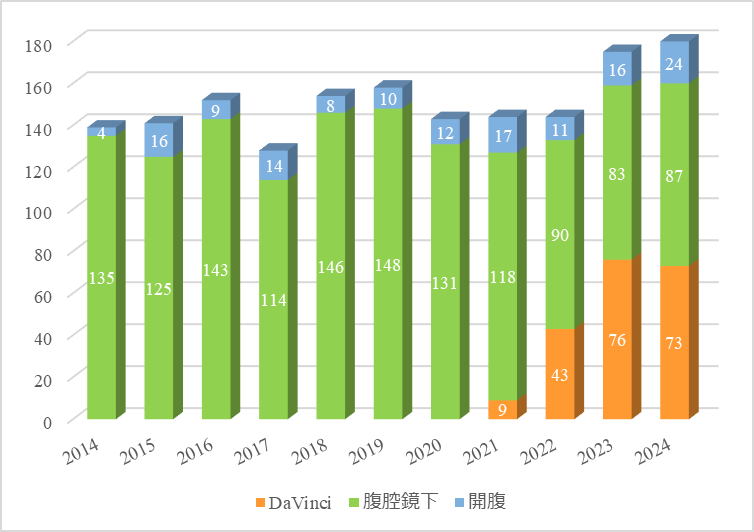
図1
<各論>
腹腔鏡下手術
腹腔鏡下大腸手術は、二酸化炭素でお腹を膨らませ、お腹の中に腹腔鏡(カメラ)と鉗子を挿入し、テレビ画面を見ながら行う手術です。従来のお腹を大きく開ける開腹手術に比べひとつひとつの傷が約1cmと小さいことに加え、カメラで患部を拡大視しながら手術を行いますので、出血量も少なく繊細な手術を行うことが出来、術後の回復が早いなどの特徴があります。1991 年に世界初の腹腔鏡下大腸切除術がおこなわれ、日本でも2002 年には腹腔鏡手術の保険適応が進行がんにも拡大されたことから、現在では標準術式となっております。当科でも大腸がんに対する標準術式として、90%近くに腹腔鏡下手術を行っています。また憩室炎などの良性疾患にも、低侵襲である特性を生かし腹腔鏡手術を行っております。当科では松本、南村医師の2名が大腸領域の日本内視鏡外科学会の技術認定医(大腸)を取得しており、より質の高い手術を日々提供しています。
ロボット支援下手術
ロボット支援下手術は開腹手術や腹腔鏡下手術では難易度の高い、より肛門に近い直腸がんなどの症例に対して精密な手術となります。ただし、ロボット支援下手術といってもロボット自身が自動で手術を行うわけではなく、実際に操作を行うのは所定の資格を持ったロボット支援手術の認定資格者2名(松本、南村医師)が行います。また南村医師は日本内視鏡外科学会が定めるロボット支援手術のプロクター認定(手術指導医)を取得し、当院のみならず他大学の大学病院にもプロクターとして招かれ手術を指導しております。
実際の手術では、ペイシェントカートといわれるロボット本体にカメラと手術用の道具を取り付け、それをお腹の中に挿入します。術者はコンソールといわれる機械を操作して、より繊細な3Dの画面を見ながら、ロボット支援下に遠隔操作にて手術を行います。器機先端が多関節機能を有し、また細かな手振れをロボットが補正するため、より緻密で繊細な手術が可能となりました。
2018年に日本でも直腸がんに対するロボット手術が保険適応となり全国的に手術件数は増加しています。当科では2022年7月よりロボット支援下直腸手術を開始し、2023年には結腸がんにも導入し、2024年12月現在201例の手術件数を行っています。当科で直腸がんに対する手術の第1選択はロボット支援下手術としております。ロボット手術に関する専門的技術を有した医師・看護師・臨床工学技士・事務部などの各職種が低侵襲ロボット手術センターを組織し、ロボット手術を受けるすべての患者様が安全に手術を終えられるよう、チーム一丸となって取り組んでいます。