【上部消化管外科チーム】
日本医大千葉北総病院は地域がん診療連携拠点病院に指定されており、全癌腫において質の高い医療を提供しております。
上部消化管外科チームで主に扱う疾患は、食道がん、胃がん、粘膜下腫瘍の3つです。当院消化器センター長である渡邉昌則教授を中心にすえ、柿沼大輔講師、早川朋宏助教、保田智彦助教、久下恒明助教、南村圭亮講師にて上記疾患の外科的治療を担当しております。
上部消化管外科チームのリーダーである渡邉は主に食道がんを担当しております。日本食道外科学会の食道外科専門医の資格を有しており、食道がんに対する食道切除術も260例以上手掛けており豊富な手術経験があります。そのうちの160例は胸腔鏡下切除術(直近のロボット支援下手術30例を含む)を施行しております。詳細は「食道がんについて」の項をご参照ください。
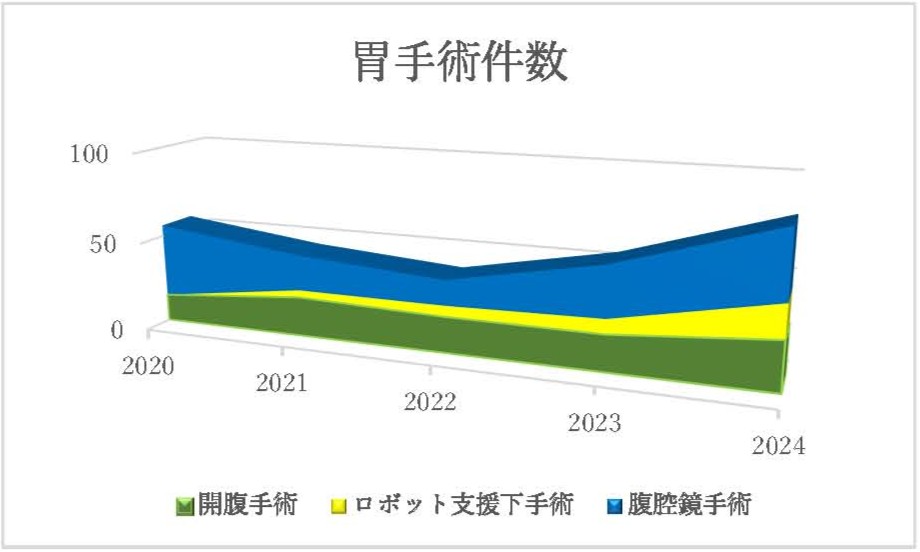
主に胃がんを担当する柿沼は日本胃癌学会の代議員であり、開腹手術、腹腔鏡下手術、ロボット支援下手術を含め約800例の外科的胃切除に携わってきており、豊富な経験を有しています。日本内視鏡外科学会が認定する内視鏡外科技術認定医(胃)も取得しており、2024年は7割弱の症例を低侵襲手術(腹腔鏡もしくはロボット支援下手術)にて行いました。
疾患は同じでも、併存疾患や生活背景など、患者様を取り巻く環境は様々です。ガイドライン通りの治療がそのまま目の前の患者様に当てはまらないことも散見します。他分野の専門医とともに検討を行いつつ、一人一人に最もふさわしいと思われる治療を提示させていただきます。

渡邉 昌則 教授
日本外科学会 指導医
日本消化器外科学会 指導医
日本食道学会 評議員・食道外科専門医
南村 圭亮 講師
日本外科学会 指導医
日本消化器外科学会 指導医
日本食道学会 認定医
日本ロボット外科学会 専門医(国際B・国内A)
日本内視鏡外科技術認定医(大腸)
ロボット支援下手術認定プロクター(食道、胃、結腸、直腸)
柿沼 大輔 講師
日本外科学会 指導医
日本消化器外科学会 指導医
日本胃癌学会 代議員
日本内視鏡外科学会技術認定医(胃)
早川 朋宏 助教
日本外科学会 指導医
日本消化器外科学会 指導医
日本消化器内視鏡学会 専門医
保田 智彦 助教
日本外科学会 専門医
日本消化器外科学会 専門医
久下 恒明 助教
日本外科学会 専門医
日本消化器外科学会 専門医
食道がんについて
食道がんの標準治療は、手術、抗癌剤治療、放射線治療を組み合わせた集学的治療が一般的です。当院では食道がん診療ガイドラインに従って、病気の進行度に合わせ、最も適した治療法を選択しております。Stage II-IIIの食道がんに対する標準治療は術前化学療法後の根治手術である事が示されており、手術は食道がん治療の中心的な役割を果たしています。上部消化管外科チームのセクションリーダーである渡邉は2010年に日本食道学会の食道外科専門医を取得しており、千葉北総病院も2020年1月から食道外科専門医認定施設(千葉県内7病院)に認定されました。食道外科専門医とは、食道疾患の外科診療において高度かつ専門的な知識と診療技能を有し、指導的立場になり得る者として日本食道学会から認定された資格です。
また、前任地で2002年より先進的な取り組みとして、食道がん手術に胸腔鏡手術を取り入れてまいりました。前任地での100例以上の胸腔鏡手術の経験を基に、千葉北総病院においても積極的に腹臥位の胸腔鏡下食道切除術を実施しております。胸腔鏡手術は、従来の開胸手術と比べて、患者さんへの侵襲が少なく、早期回復が利点であり、今後益々発展する術式と思われます。
近年、食道がん手術においてもロボット手術の保険適応が認められ、千葉北総病院においても2022年10月より保険診療でロボット食道がん手術を開始しました。現在、千葉北総病院は2台の手術支援ロボットを所有しており、食道がん手術においては、第4世代にあたる最新鋭機ダヴィンチXiを使用しております。千葉北総病院では、従来から食道がんに対して胸腔鏡手術を行なってまいりましたが、ロボット手術の導入により、さらに高度で精密な手術が可能となりました。特に、ロボット手術は従来の胸腔鏡手術に比べ、高精細3Dカメラによる高画質映像と鉗子の手振れのない多関節機能により、反回神経周囲リンパ節の精緻で確実な郭清が可能となり、声帯麻痺などの合併症の低減につながると考えています。2024年3月までに、30人の食道がん患者様にロボット手術を施行し、大きな合併症も無く、良好な結果を得ております。
一方で、日本における食道がんの90%以上は扁平上皮癌であり、化学療法や放射線療法に対する感受性が高く、外科手術の代替療法として、化学放射線療法が全ての臨床病期の食道がんに対する治療選択肢の一つとなっています。千葉北総病院では高精度の放射線照射が可能であり、あらゆるニーズに対応させて頂きますので、どのような臨床病期の患者様でも安心して受診を頂ければ幸いです。
治療の難しい食道がんではありますが、患者様の希望に合わせて、手術、抗癌剤治療、放射線治療を駆使して、最善、最新の治療を提供させて頂きます。
胃がんについて
胃がんは、ピロリ菌感染者の減少によりその総数は減りつつあるものの、がん部位別死亡数としては肺、大腸に次ぐ第3位であり未だ重要な癌腫といえます。早い段階では自覚症状がほとんどないため、定期検診をうけていないとなかなか発見は困難です。印旛医療圏においては、コロナ渦にて減少傾向であった胃がんも、2023年になってからは徐々に紹介数が増加してきました。
治療は、早期胃がんであれば内視鏡的切除、遠隔転移があるような高度進行胃がんであれば抗癌剤治療、その中間が外科的切除というのが大原則です。内視鏡的切除で治療が完遂すれば治療後の小胃症状はほとんどありませんが、外科的胃切除となると治療が問題なく終了しても術後の体重減少、体力低下は必発となります。当院では、内視鏡的切除の専門家である消化器内科医も多数所属し、外科医と密に連携しているため、患者様にとって大きな分岐点である「内視鏡的切除か外科的胃切除か」という治療方針もしっかりとした議論のもとに決定することができます。外科的胃切除の適応となってしまった患者様についても、術後小胃症状を防ぐため、年齢、背景疾患、生活環境などを考慮しながら、「残せる胃は残す」という方針で手術に臨んでおります。アプローチにつきましても、ロボット支援下手術や腹腔鏡手術を積極的に用いて、手術後に患者様が早期に体力を回復し日常生活に復帰できるような低侵襲な手術を目指しております。加えて当院は大学病院であり、循環器、呼吸器、腎臓、集中治療などの専門家が所属しているため、周術期全身管理という点で非常に有利です。2024年のC-DⅢ(侵襲的処置が必要)以上の術後合併症率は、5%と低い水準でした。
胃がん、もしくはその疑いと診断されましたら、是非当院受診をご検討いただければと思います。
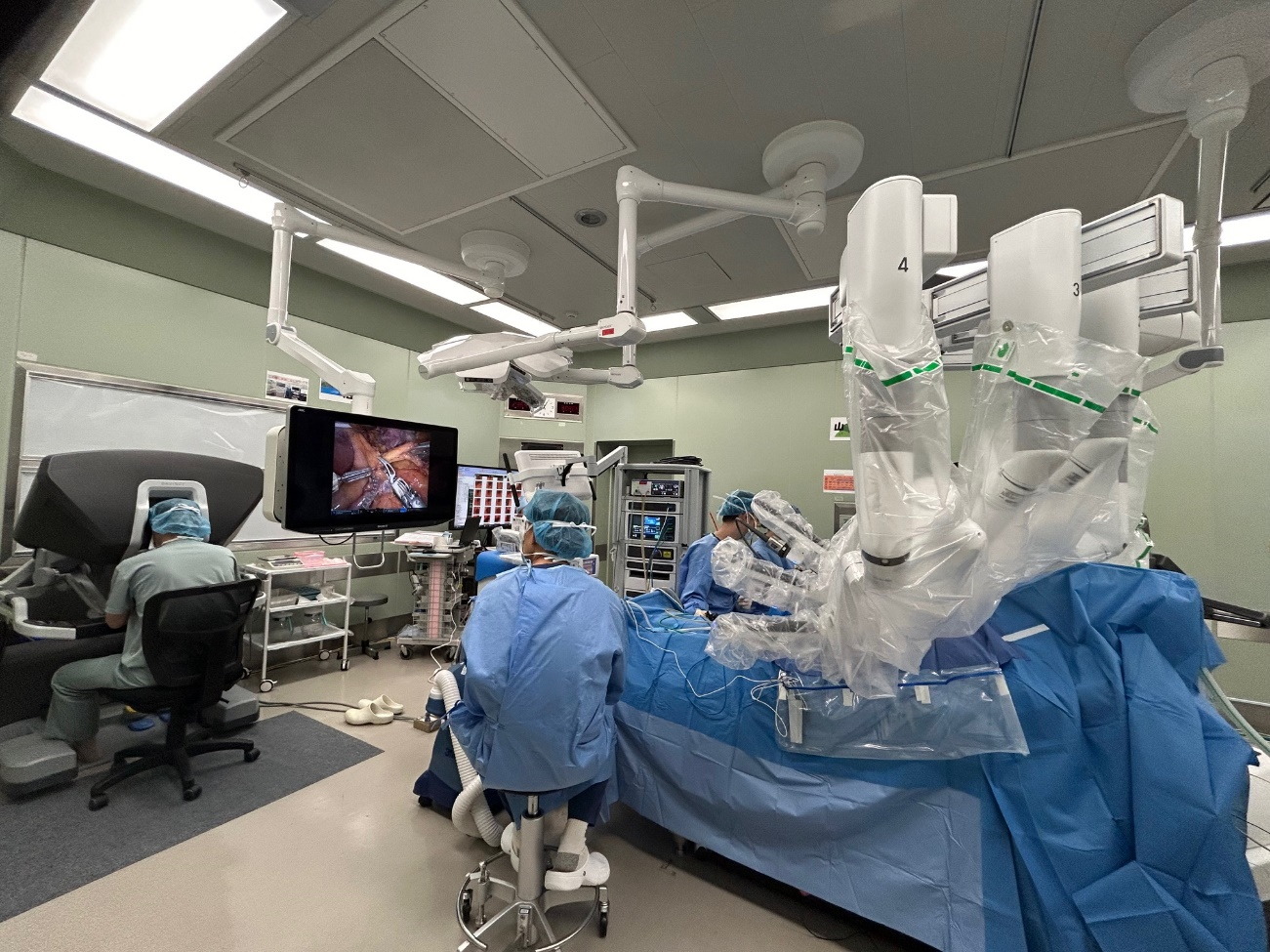
ロボット支援下手術
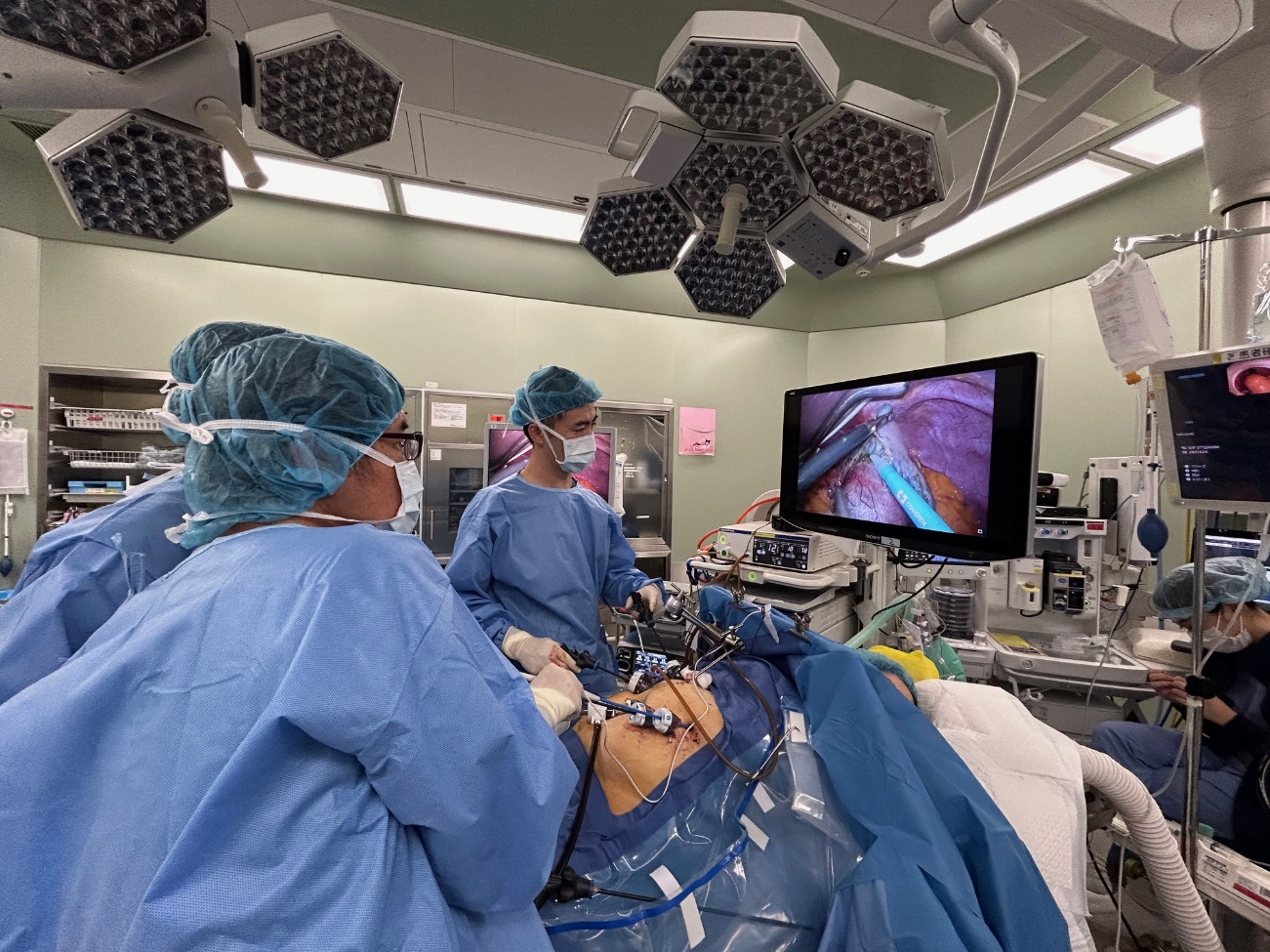
腹腔鏡手術
胃粘膜下腫瘍について
がんは粘膜から発生しますが、粘膜の下から発生する粘膜下腫瘍という病気があります。胃はこの粘膜下腫瘍ができやすい臓器です。多くの場合は無症状で、検診などで偶然発見されるケースが多いです。胃粘膜下腫瘍は良悪性境界腫瘍であり、概ね2cmをボーダーラインとして切除が検討されます。悪性度がさほど高くないことと、手術症例が少なく術式もケースバイケースとなり方針決定が困難なことから、経過観察をしているケースも散見されます。当院では、腹腔鏡(外科医)と内視鏡(内科医)を同時に行うことにより粘膜下腫瘍を必要最小限に切除する「腹腔鏡内視鏡合同手術」を導入しており、粘膜下腫瘍にたいし豊富な診療経験があります。
「ずっと以前からしこりを指摘されているけど、経過観察している」といった患者様がおられましたら、是非一度受診いただくことをお勧めいたします。



