不整脈の解説
心臓の正常リズム
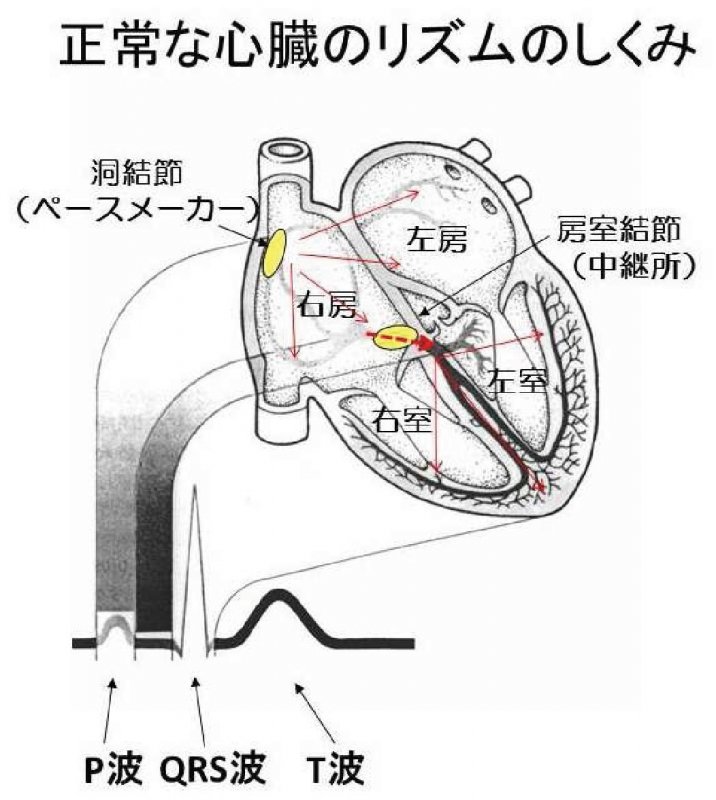
心臓には4つの部屋があり、大きく分けると全身や肺からもどってくる血液をうける心房、全身と肺に血液を送り出すポンプとして働く心室に分けられます。心房に戻った血液は心房の収縮により心室に送り出され、次に心室が収縮して血液は全身と肺に送り出され脈拍を形成します。このように、心房と心室が順々に収縮することによってポンプとして効率よく機能します。
このような心房と心室の収縮は電気の流れにより制御されています。まず、心房にある洞結節というペースメーカーの働きをする組織が、“動け”という指令を発し、その信号がまず心房全体に広がり心房を収縮させます。次に、心房と心室の間にある房室結節という中継所をゆっくりと伝わり、十分に心房の血液が心室に送り出されたころに、心室内に一気に信号が広がり、心室各所が一斉に収縮して血液が送り出され、全身に血液が流れて脈拍を形成します。洞結節(ペースメーカー)は、体の状況を見て指令信号を出す頻度を調整します。たとえば運動時には酸素を多く必要とするため、脈拍数を高めることによって送り出される血液の量を増やします。一方、じっとしている時や眠っている時などはさほど酸素を必要としないので、脈拍数を遅くします。安静時の脈拍数(=心拍数)は50~100回/分が正常範囲で、それ以外の場合はなにかしらの異常あるいは不整脈が存在する可能性があります。
頻脈性不整脈
脈拍数が100回/分を上回る状態です。心房細動・心房粗動・心房頻拍・発作性上室性頻拍・心室頻拍・心室細動など、様々な不整脈が原因となります。
徐脈性不整脈
脈拍が50回/分以下になる状態です。洞不全症候群や房室ブロックなどが原因となります。
心房細動
概要
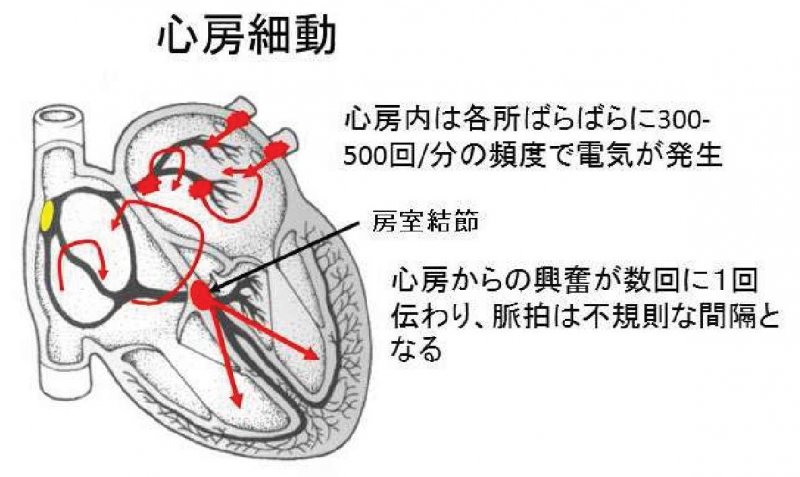
正常な心臓のリズムでは、安静時は規則的に1分間に60回~100回拍動します。しかし心房細動になると心房の拍動数は1分間に300回以上にもおよび、心臓は速く不規則に拍動します。
心房細動自体は命に関わるような重症な不整脈ではありませんが、動悸、息切れ、疲れやすいなどの症状をきたすことがあります。また脳梗塞の原因となる不整脈で、心房細動のない方と比べ5倍前後発生率が高くなります。
心房細動の治療
薬物療法
心臓の電気活動を抑制する抗不整脈薬は、心房細動を正常リズムに戻したり正常リズムを保つために用いられます。多くの種類があり、患者さまの状態により適切な薬剤が選択されます。抗不整脈薬により完全に心房細動が予防される方から全く効かない方まであり、効果や副作用はさまざまです。
β遮断薬・カルシウム拮抗薬は心房細動の電気興奮が心室(ポンプ)に伝わる頻度を減らし、心房細動の脈拍数を低下させます。
また、血栓の形成を抑制し脳梗塞を予防するために、抗凝固薬が用いられます。従来から用いられているワルファリンは血液の凝固に必要なビタミンKを減らすことによって血栓形成を抑制します。必要量に個人差があり、また他の薬剤や食事の内容に影響されるため、適正な量を決めるために受診の度に血液検査を行います。ビタミンKを多く含む納豆や青汁、クロレラといった食品を摂ると薬が効かなくなります。2011年よりそのような食事制限の必要のない新しい抗凝固薬が使用できるようになっています。
カテーテル心筋焼灼術 (カテーテルアブレーション)
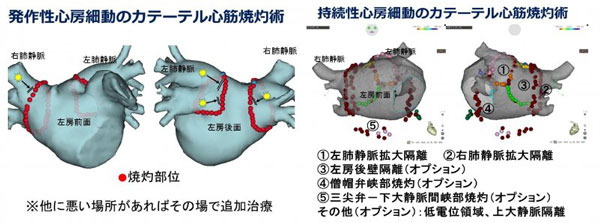
心房細動は、肺からの血液を左房に流す肺静脈という血管に発生した異常な電気が心房に伝わることが原因であることが多く、その異常な電気興奮が左房に入り込まないようにカテーテルで左房壁と肺静脈壁の接合部を焼灼することによって治療することができます(肺静脈隔離術)。当院ではより効果の高い、肺静脈周囲の左房前庭部を含む領域を隔離する拡大肺静脈隔離術に加え、必要に応じてその間に挟まれた左房の後壁領域を隔離する方法(左房後壁隔離)を行っております。また、持続性心房細動(7日以上停止しない心房細動)や心臓疾患に伴う心房細動では、さらに必要に応じて線状焼灼や低電位領域の焼灼を必要に応じて加えております。治療後に発作性心房細動や持続1年以内の持続性心房細動では10~15%、持続1年以上の長期持続性心房細動では30%で再発し、数か月以降に2回目の治療を行うことがあります。当院での治療成績は、発作性心房細動・1年以内の持続性心房細動ではでは1回目で85~90%、2回以上で90~95%です。持続1年以上の長期持続性心房細動では1回で70%、2回以上で85%となります。
発作性上室性頻拍
概要
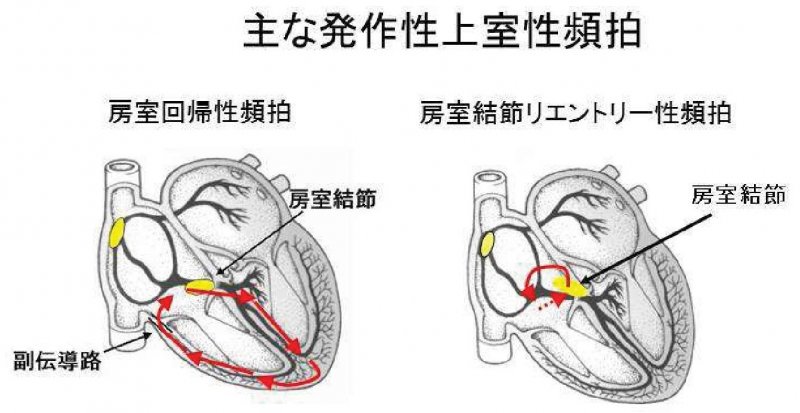
突然脈拍数が速くなり動悸を感じる不整脈で最も多いものが発作性上室性頻拍と呼ばれるものです。心房と心室の間に先天的に余分な電気の通り道があったり、房室結節の通り道が2つ以上あるために、そこを回路として電気が空回りすることによって発生します。ほとんどの場合、命には直接関係ありませんが、繰り返し症状が出る場合や生活に支障が出るほど強い症状の場合には治療(薬による予防、カテーテル治療等)を考える必要があります。
治療
発作時に息こらえ(息の出し入れを止めた状態で、強く胸・腹に力を入れる)、冷たい水を飲むことにより停止することがあります。それでも停止しない場合には病院を受診し不整脈を停止させる薬物を点滴します。発作を繰り返す場合には、予防のため薬物療法やカテーテル心筋焼灼術が行われます。
薬物療法
抗不整脈薬を定期的に服用して発作を予防します。1つめの薬で概ね5~7割くらいの方に効果があります。ただし最初のうち効果があった薬もずっと有効とは限りません。
カテーテル心筋焼灼術
発作性上室性頻拍の原因のほとんどが、房室結節につながる余計な通路と正常の通路を旋回するか、副伝導路という心房-心室間の余計な通路(副伝導路)を介して大きく旋回する頻脈です。それらの余計な通路をカテーテルで焼灼することによって、おおよそ90%の方がその後発作なく過ごすことができるようになります。この治療は2時間程度かかりますが、当院では静脈麻酔によって眠った状態で行いますので、治療中の苦痛を感じることはありません。リスクとして、心臓の周りに出血する心タンポナーデ、正常な電気回路に傷が付く房室ブロック、脳梗塞などがありますが、合計しても1%以下です。
心房粗動・心房頻拍
心房のある一点に発生する異常な電気が原因であったり(心房頻拍の一部)、心房内の一定の回路を電気が旋回する(心房頻拍の一部と心房粗動)ことによって生じる頻拍です。
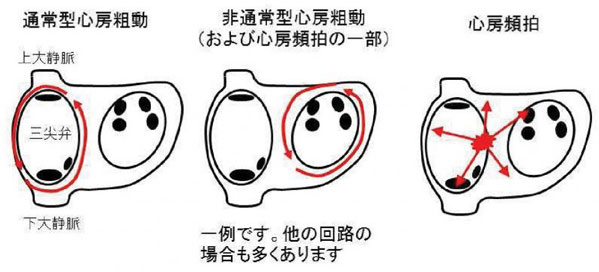
通常型心房粗動は、心房粗動の中で最も頻度が高く、右心房の中の三尖弁と下大静脈の間を通り、三尖弁輪に沿って電気が旋回する頻拍です。特徴的な心電図を示すため容易に診断できます。心房内を一分間に300回程度の頻度で旋回し、2回1回心室に伝わり心拍数は150回/分に上昇することが多いです。心臓病に伴って発生する場合が多いですが、心臓病のない方にも発生することがあります。また、心房細動に対して抗不整脈薬を服用すると発生することがあります。通常型心房粗動は一旦はじまると自然に停止しにくいのが特徴で、薬物療法の効果もあまり期待できません。カテーテル心筋焼灼術の効果が高く、三尖弁と下大静脈の間を線状に焼灼することによって回路を遮断し治療でき、治療成功率は95%前後です。
非通常型心房粗動は、心房内を電気が大きく旋回する心房粗動の中で、通常型心房粗動以外のものを指します。以前に心臓手術を受けたことのある方や心臓病をもっている方に発生する頻拍で、回路の場所や旋回頻度、脈拍数は人それぞれで様々です。抗不整脈薬の効果は限られていて、多くはソタコール、アミオダロン、ベプリジルなどの強い薬が必要となります。カテーテル心筋焼灼術においては三次元マッピングシステムという機器を用いて、詳細に電気の流れを調べ、最も効果的な場所を見つけて焼灼します。回路が1~2個である場合の成功率は85%と良好ですが、3個以上ある場合はすべてを治療しきれないことがあり成功率は70%程度です。
心房頻拍は、異常な電気を発生する組織が心房内のどこかに存在するために発生する頻拍で、多くは心臓病のない方に発生します。β遮断薬、ベラパミル、I群抗不整脈薬(フレカイニド、ピルジカイニドなど)が発作の抑制に有効で、ATPという注射薬が発作の停止に有効なこともあります。また、カテーテル心筋焼灼術が有効で、根治を希望される方、薬の効かない方が適応となります。
徐脈性不整脈
概要
脈拍数が50回/分を下回る状態になります。
正常リズムにおいてはペースメーカーである洞結節が指令を発し、その信号が心房内→房室結節→ヒス束・脚・プルキンエ線維→心室へと順に伝わり最終的に心室が収縮し血液を拍出します。この過程のどこかに異常があると徐脈となります。
洞不全症候群
心臓のペースメーカーである洞結節が正常に機能しないことによって脈が極端に遅くなり、めまい、失神、疲れやすさなどの症状をきたす状態です。洞不全症候群では心拍数が極端に遅い場合と、運動をした時に正常に心拍数が上昇しない場合があります。もしそのような徴候がある場合には恒久的ペースメーカーの植込みが必要となります。
房室ブロック
洞結節で発生した電気興奮が心室に伝わるまでの間、途中で伝導が遅れたり途絶えたりすることによって心室の収縮頻度、すなわち脈拍数が減少する状態です。房室ブロックには様々な程度のものがあり、症状のないものや、めまい、失神、易疲労感を伴うことがあります。そのような症状がある場合や、症状がなくても程度の高いブロックでは恒久的ペースメーカーの植込みが必要となります。
遺伝性不整脈
QT延長症候群
QT延長症候群は心筋細胞の電気的な回復が延長することによりおこる病気で、心電図上のQT時間が延長することからこの名前がついています。主に2つの種類に分けられ、学童期などの若年から至適される先天性QT延長症候群と、比較的年齢が高くなり、薬剤使用や徐脈に伴い発症する後天性QT延長症候群があります。このどちらにおいても遺伝子異常が関わっていることが報告されています。心機能などは正常ですが、失神の原因になったり、場合によっては突然死に結び付くような致死性不整脈がおこる場合もあります。その実数は不明ですが、先天性QT延長症候群は2500人に1人存在すると推定されています。
Brugada(ブルガダ)症候群
Brugada症候群は、心電図上の特徴的なST部分の上昇と心室細動による突然死をきたす疾患群です。1992年スペインのBrugada兄弟によって報告されて以来この名称が使用されるようになりました。日本人をはじめとするアジア人に多く、“ぽっくり病”の原因の1つと考えられています。失神や心肺停止、心室細動の既往がある人を症候性Brugada症候群と呼び、症状がないもののBrugada症候群に特徴的な心電図所見と家族歴がある場合を無症候性Brugada症候群と呼びます。男女比が9:1と男性に多く、血縁者に突然死を認める人が2割程度いることが報告されており、一部には遺伝子異常が関わっていることが判明しています。
失神
失神とは一過性に脳の血流が低下することによる症状であり、ほんの数秒間意識を失うことや、意識消失が数分間持続してその後自然回復することを言います。原因として心臓疾患、不整脈、自律神経調節の異常、低血圧、脳血管疾患、呼吸器疾患などがあります。
頻脈性不整脈や徐脈性不整脈が原因である場合にはそれぞれの不整脈に応じた治療が必要となります。徐脈性不整脈に対しては恒久的ペースメーカーの植込み、頻脈性不整脈に対しては薬物療法、カテーテル心筋焼灼術が行われます。ただし心室頻拍や心室細動が原因であった場合、再発時に突然死することがあるため、植込み型除細動器による治療の適応となります。
自律神経調節の障害が原因となる神経調節性失神は、比較的若い方に多く、失神の原因の30%前後を占めます。長時間の起立時、排尿排便時に発生することがあり、多くの場合は、飲酒・脱水・発熱などの悪条件が重なった時にのみ発生します。そのような誘因がはっきりとせず、何度も繰り返すような場合には、適切な検査や治療が必要となります。
失神の診断には、発生前の症状(前兆)、どのような状況で発生したか、意識消失中の状態(目撃情報)などの情報がとても重要で、それにより大体の診断がつくことがあります。検査としては心電図、心臓超音波検査などによる心臓病の有無をまず調べます。徐脈性不整脈や頻脈性不整脈を疑う場合には心臓電気生理検査、神経調節性失神を疑う場合にはヘッドアップチルト試験などにより診断がつくことがあります。繰り返す場合は24時間心電図や1-2週間にわたるイベントモニター心電図検査、頻度が少ない場合は植込み型ループレコーダーを前胸部皮下に植込んで、2年以上の長期間心臓の状態をモニターすることによって診断をつけることも可能となっております。



